肺癌围手术期合并新型冠状病毒肺炎一例
点击:1005次时间:2020-03-02 09:47:47
韩鹏,付向宁,曹鹏,胡山,孔康乐,邓豫,赵波,李樊
华中科技大学同济医学院附属同济医院 胸外科(武汉 430030)
通信作者:李樊,Email:tjhtsdrli@163.com
关键词:肺癌术后;新型冠状病毒 (2019-nCoV);围手术期
引用本文:韩鹏,付向宁,曹鹏,胡山,孔康乐,邓豫,赵波,李樊. 肺癌围手术期合并新型冠状病毒肺炎一例. 中国胸心血管外科临床杂志, 2020, 27(4): 365-368. doi: 10.7507/1007-4848.202002030
临床资料 患者,男,61 岁,因“咳嗽 1 周,加重伴咳痰 2 d”入院。既往吸烟 40 年,平均 20 支/日,无高血压、糖尿病史及特殊药物使用史。入院后查胸部 CT 提示左上肺软组织团块影,未见明显磨玻璃样改变(图1a)。诊断:左上肺肿物。完善检查后,诊断考虑为左上肺肿瘤性病变,恶性可能性大,cT2bN0M0,有手术指征,无明显手术禁忌,沟通病情并签署手术同意书后,行左上肺叶切除术及系统性淋巴结清扫术。术中冰冻病理结果提示:非小细胞肺癌,常规病理暂未出。患者术后前期恢复良好,未诉特殊不适,常规予以抗炎、化痰解痉等对症支持治疗。术后第 4 d,患者开始出现发热,最高 39.2℃,伴乏力,咳少许黄脓痰,无呕吐腹泻等症状。查血提示:白细胞 4.97×109/L,中性粒细胞百分比 85.7%,淋巴细胞百分比 10.3%,中性粒细胞 4.26×109/L,淋巴细胞 0.51×109/L(表1),痰培养及痰涂片未见异常。再次询问患者,仍诉无华南海鲜城相关人员及发热人员接触史。胸部 CT 示:左肺术后改变;左侧液气胸;左余肺及右下肺感染(图1a)。术后第 5 d 患者体温恢复正常,未诉特殊不适;术后第 6 d 患者再次发热,体温最高 38.2℃(图2),反复询问患者及其家属诉无华南海鲜城相关人员及发热人员接触史,结合感染科、呼吸科及放射科会诊意见考虑患者肺术后并发肺炎可能性大,但结合疫情,不能完全排除合并 2019-nCoV 感染,遂加用更昔洛韦及盐酸莫西沙星治疗,嘱患者积极咳嗽、咳痰促进左肺复张,密切观察患者生命体征变化,立即对患者实行单间隔离同时通知家属及相关医护人员加强防护时刻严格佩戴口罩避免感染并每日做好病房消毒工作。后患者咳嗽咳痰等症状未见明显变化,体温较前逐渐降低(图2),复查血常规未见明显变化(表1);术后第 10 d,患者体温回升至 37.8℃,复查胸部 CT 提示:左肺术后改变;左余肺及右肺感染,病毒感染可能不除外(图1c),迅速上报医务处备案,防护等级再次提高,严格穿戴防护服、护目镜及口罩帽子等防护用品,急查肺炎支原体 IgM 抗体、呼吸道合胞病毒 IgM 抗体、腺病毒 IgM 抗体、流感病毒 A 型 IgM 抗体、流感病毒 B 型 IgM 抗体、副流感病毒 IgM 抗体、嗜肺军团菌 IgM 抗体,均阴性,2019-nCoV 核酸检测并提示阳性,立即将患者转至定点医院治疗,转院后予以盐酸阿比多尔片 0.2g 口服 tid 抗病毒,盐酸莫西沙星片 0.4 g 口服 qd 抗感染,盐酸氨溴索注射液 300 mg qd 静脉滴注化痰,静脉注射用人免疫球蛋白(PH4)10 g 静脉滴注 qd 及积极营养支持、充分补液等对症支持治疗,目前生命体征暂平稳。

图1 患者胸部 CT
a:术前胸部 CT 示左上肺肿物,未见明显感染征象;b:术后第 5 d 胸部 CT 示左余肺及右下肺感染;c:术后 10 d 胸部 CT 示左余肺及右肺感染较前进展
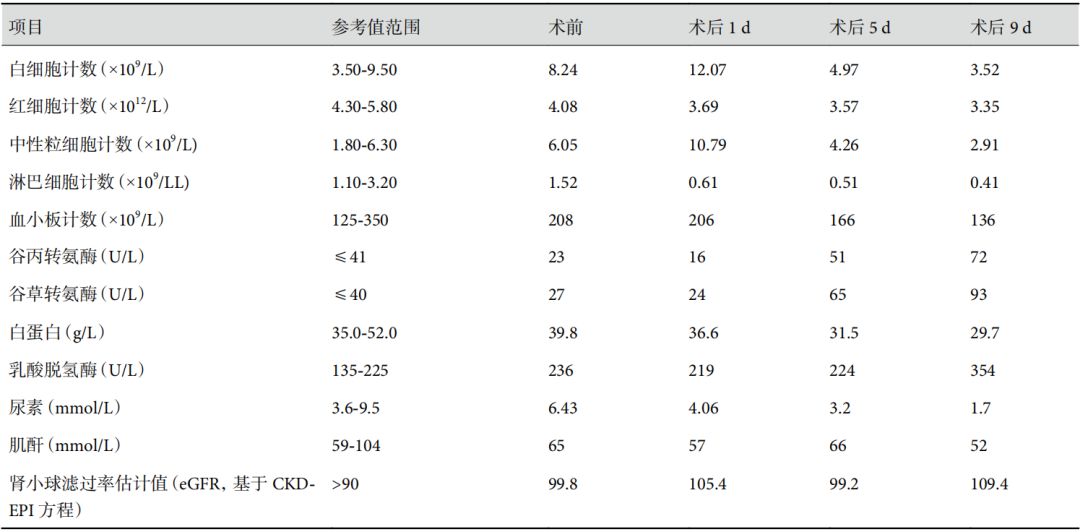
表1患者主要血常规、血生化结果
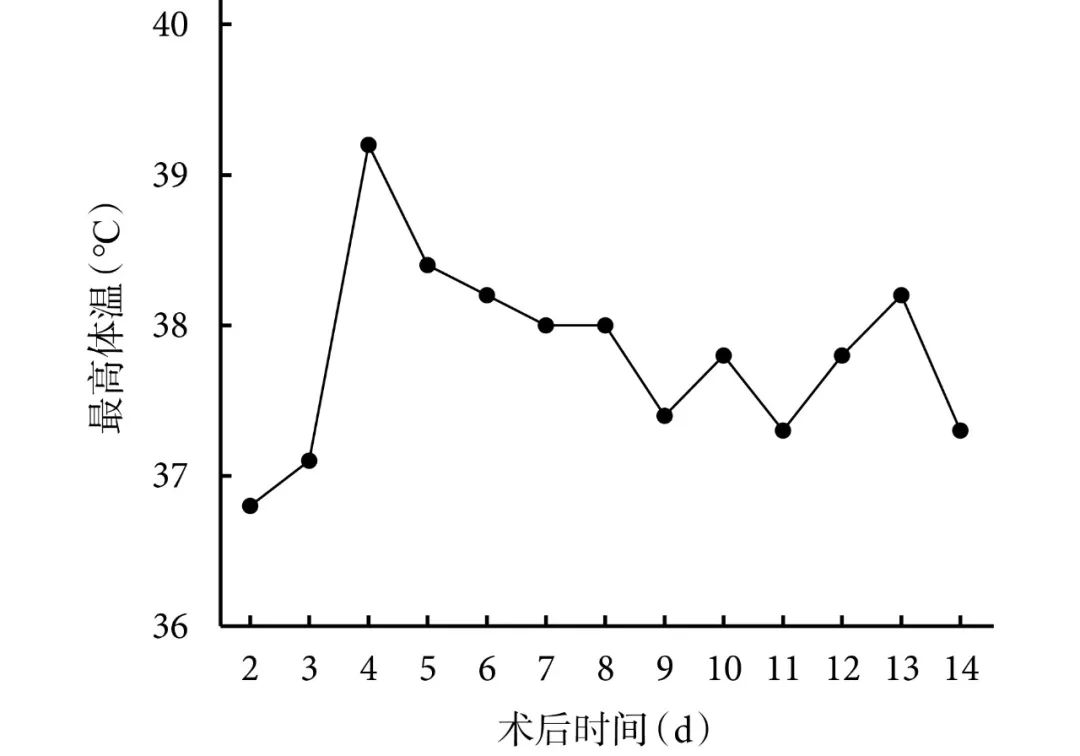
图2 患者体温变化曲线
讨论 2019-nCoV 主要以飞沫或直接接触人际传播,少数可经气溶胶、皮肤黏膜或消化道传播。可能是通过 S-蛋白与人血管紧张素转化酶 2(ACE2)互相作用的分子机制,来感染人的呼吸道上皮细胞[4],因此对人的感染能力很强。目前针对该病毒尚无特殊药物,临床患者主要以对症支持治疗为主,以早期控制传染源并严格阻断传播途径为主要防护治疗措施,也有报道某些药物具有强大的抗冠状病毒效果[1],但相应的临床试验尚有待完成。
该病毒感染潜伏期中位时间为 3 d,最长可达 24 d[2],大多数 2019-nCoV 感染患者伴有发热(98%)、咳嗽(76%)和肌痛或疲劳(44%)[3],而这些临床表现在肺术后也极为常见[4],这使得两者于症状学难以鉴别。该患者术后第 4 d 一过性发热,术后第 6 d 始有持续发热,伴乏力、咳嗽,不典型症状为查血提示中性粒细胞百分比增高,咳黄脓痰,给诊断带来相当大的干扰。
在上述种种困难下,胸部 CT 检查则成为诊断 NCP 极为重要的一项检查,绝大多数病例表现为双肺多发磨玻璃样改变[3, 5],少数可表现为单发,而随着病情好转可部分或全部吸收或纤维条索化,而随着病情进展恶化,病灶可进一步扩大、增多并可合并如胸腔积液、肺不张等多种并发症[6],而重症患者因双肺弥漫性病变,肺正常结构扭曲,往往预后不良[7],但尤其值得注意一点,有可疑 CT 影像固然应该高度怀疑,但也有少部分报道正常的胸部 CT 扫描并不排除 2019-nCoV 感染的诊断[3, 8]。而肺术后肺炎发生率可达 2%~22% [9],CT 影像一般表现为斑片状实变[10],该患者术后发热后胸部 CT 表现为肺炎征象,结合疫情,尚不能完全排除为 NCP,遂予以隔离防护,并加强相关人员防护教育,后再次复查胸部 CT 提示病毒性肺炎可能。因客观原因,相应核酸检测确诊延迟,在患者核酸检测明确诊断后,后我们立即对相关接触医护人员及家属行隔离观察,截至 2020 年 2 月 10 日,有 1 名陪护家属出现发热、干咳症状,9 名相关医护人员(2 名医生 7 名护士)出现发热、乏力、咳嗽等症状(出现症状时间距患者术后第 2 次复查 CT 平扫 4~7 d,距患者术后首次发热 10~17 d),胸部 CT 均表现为病毒肺改变,值得注意的是在隔离早期胸部 CT 均为阴性改变。1 名家属及 1 名医生,4 名护士核酸检测阳性,已转入定点医院就诊,余继续隔离观察。另其他相关人员居家隔离,未出观察期,暂无特殊症状,因此早期全面提升医护人员防护等级和质量、反复向患者及其家属普及 NCP 相应防护知识是非常必要的防治措施。
在现阶段胸外科 NCP 患者管理流程尚不明确的阶段,胸外科常规手术应仔细权衡利弊谨慎而行,即使常规诊断方法均阴性也应提高警惕;肺术后合并 NCP 的一些临床表现及实验室检查结果易与术后常规改变相混淆,胸部 X 线片对一些早期病变敏感度不高。因此,我们认为术后患者应常规行胸部 CT 并密切复查以提高早期诊断率,在 CT 诊断疑似 NCP 征象时即应该早期单间隔离患者同时再次提升相关人员防护等级,并迅速行核酸检测明确诊断,尽早实施隔离防护措施是减少交叉感染和病菌传播的有效手段。
利益冲突:无。
参考文献略。

