IA期肺癌:肺叶切除术与亚肺叶切除的长期结果
点击:1127次时间:2020-03-10 09:41:23
摘要
目的:比较肺叶切除术和亚肺叶切除术治疗IA期非小细胞肺癌(NSCLC)的疗效。在常规临床实践中,缺乏关于复发风险的准确长期数据。本研究利用一个独特且具代表性的数据集,比较肺叶切除术和亚肺叶切除术的复发率、总生存率(OS)和淋巴结分期。
方法:针对国家癌症数据库进行了一项研究,增加术前伴随疾病和癌症复发的信息来分析NSCLC的数据(2007-2012)。对于临床分期为IA的NSCLC的肺叶切除或叶下切除(楔形/肺段切除)患者,用倾向性匹配和竞争风险模型比较了5年的OS和癌症复发的风险。次要指标包括淋巴结切除数量、病理学异常和手术切缘情况。
结果:共确认1687例IA期患者(1354例肺叶切除,333例亚肺叶切除)。倾向匹配产生了325对。肺叶切除组和亚肺叶切除组的5年生存率相似(61.8%vs55.6%,p=0.561)。亚肺叶组NSCLC复发风险增加39%(HR=1.39,95%CI 1.04–1.87)。肺叶切除术患者中位淋巴结计数较高[7(3,10)vs.1(0,4)(P<0.001]。
结论:在一个代表IA期NSCLC预后的国家数据集中,亚肺叶切除与39%的癌症复发风险增加相关。大多数接受亚肺叶切除的患者的淋巴结评估不足。在对现有临床试验结果进行比较时,必须考虑这些真实的结果,以供临床使用。
引言
解剖性肺叶切除加纵隔淋巴结分期是早期的NSCLC患者的推荐标准治疗。这项建议来自肺癌研究会(LCSG)1995年进行的随机对照试验,该试验主要针对接受肺叶切除或亚肺叶切除(节段切除或楔形切除)的早期NSCLC患者。总生存率无显著差异,但接受肺叶切除术的患者局部复发率较低。因此,对于T1N0肿瘤患者,肺叶切除术是推荐的标准治疗。然而,亚肺叶切除在临床上应用广泛。对国家癌症数据库(NCDB)和监测、流行病学和最终结果数据库的回顾估计,17%—31%的患者接受了亚肺叶切除术。对于高危患者,亚肺叶切除术通常是保留的。
最近的证据质疑了LCSG研究的相关性。随着计算机断层扫描应用的增加,肿瘤被检测到的尺寸越来越小。研究表明,对于肿瘤小于等于2.0cm的患者,叶切除术和亚肺叶切除术的生存率相似。结论与切除类型相关的复发是混淆的。
我们利用NCDB的补充资料进行了一项回顾性队列研究,比较了临床期IA NSCLC患者的肺叶切除术和亚肺叶切除术。我们的主要结果包括5年总生存率(OS)和疾病复发情况。我们的次要结果包括切除的淋巴结数目、病理性分期上调率和手术切缘状态。我们假设是切除组间的疾病复发率和OS相似。
病人和方法
我们进行了一项回顾性队列研究,以比较接受肺叶切除和亚肺叶切除的临床期IA NSCLC患者的OS和癌症复发情况。亚肺叶切除包括楔形切除及肺段切除。
NCDB及其特殊研究机制
NCDB是美国外科医生学会癌症委员会和美国癌症协会的联合项目。该计划包括1500个癌症委员会认可的美国癌症计划。据估计,美国70%的新诊断肺癌病例被NCDB捕获,这使其成为比较有效性研究的理想选择。
为了获得这项研究所需的详细信息水平,我们采用了一项特殊的研究,这有助于加强伴随疾病和癌症复发信息的数据收集。国家癌症数据库有这种机制,专门收集特定数据,以解决重要的癌症问题。从每个认可机构中随机抽取10名NSCLC患者进行进一步提取。进一步数据提取的合格标准包括(1)临床I-III期非小细胞肺癌手术(1/2006-12/2007)(2)术后存活大于90天和(3)有可用的医疗记录。排除不明治疗或复发的患者,不进行置换。患者随访至2012年12月,或直到首次诊断为癌症复发、发生新的原发癌或死亡。
登记人员获得了肺癌切除术后5年内患者的伴随疾病、肿瘤特征、治疗和局部复发的完整信息。所获得的数据与现有的NCDB数据相结合,去识别,并转移到我们的研究团队。本研究不受IRB审查。
我们评估了临床分期为IA-NSCLC的个体,其肿瘤直径小于或等于3cm,没有淋巴结或远处转移的迹象。
描述性统计
描述性统计表示为近似正态分布变量的平均值±标准差,高度偏斜变量的中位数(Q1,Q3)和分类变量的计数(百分比)。连续变量采用两样本t检验或Wilcoxon秩和检验进行比较,分类数据采用卡方检验进行评估。所有p值均为双侧,且<0.05被认为是有意义。采用多变量Cox比例风险回归分析对两组患者的生存风险进行建模,并以95%可信的风险比表示协变量效应。构建Kaplan-Meier曲线以提供OS生存率估计。
倾向性得分匹配与竞争风险分析
我们最初检查了叶切除组和亚肺叶切除组之间的OS,进行了不匹配的比较。总生存率定义为切除术后5年内每个亚组患者的存活率,并通过检查最后已知的生命状态和切除术与最后已知的随访日期之间的时间来确定。为了调整治疗选择偏倚,我们使用倾向性评分匹配技术对两组患者进行比较。采用logistic回归模型计算年龄、性别、种族、邮政编码、收入四分位数、城市/农村、学术/非学术医院、肿瘤组织学和分级以及队列中5%以上的所有共病患者的倾向性得分。对匹配的队列进行了仔细的评估,并在所有因素中表现出良好的平衡。缺失的协变量数据用单独的分类变量处理。
使用Fine和Gray竞争风险分析,比较切除组局部区域复发的累积发生率,该分析考虑了新的原发性癌症发展或死亡而无癌症复发的竞争风险。手术切缘阳性的患者被排除在竞争风险分析之外。所有分析均采用R版本3.4。
结果
我们从符合纳入标准的特殊研究中确定了1687例临床分期为IA-NSCLC的患者。补充表1提供了从特殊研究中选择的患者与未纳入特殊研究的患者之间的比较。其中1354例行肺叶切除术,48例行肺段切除术,285例行楔形切除术。肺段切除术和楔形切除术联合组成叶亚肺叶除组。约91.3%的患者接受了至少5年的随访。剩下的部分被删除,无法跟进。
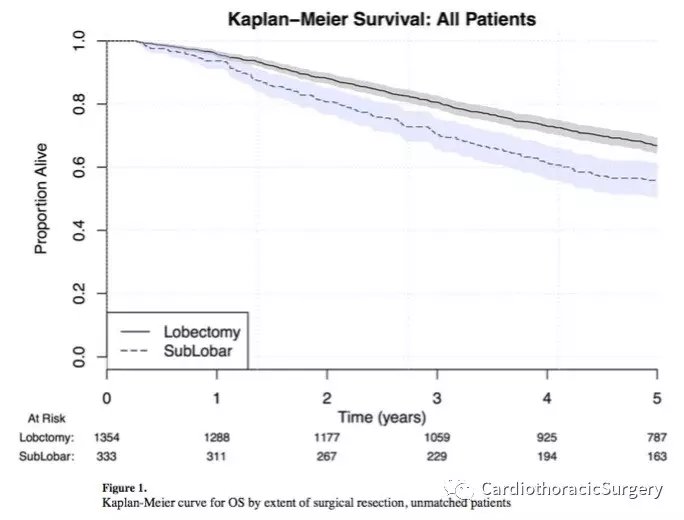

接受亚肺叶切除术的患者年龄较大,更有可能有既往的合并症。接受肺叶切除术的患者更有可能获得更多的淋巴结样本(6vs1,p<0.001)。这与肺叶切除术组中更多的患者病理情况对应(p=0.002)。肺叶切除组和亚肺叶切除组的手术边缘阳性率有显著性差异(2.5%vs6.6%,p=0.003)。关于新的原发性肺癌发展的信息见补充表2。
倾向性得分匹配与生存分析
倾向性得分匹配产生325对。未匹配患者的年龄差异和伴随疾病不再观察。然而,肺叶切除术患者仍有较多的淋巴结取样(7个淋巴结vs1个淋巴结,p<0.001)和较低的阳性边缘率(2.5%vs6.8%,p=0.013)。边缘阳性者中,2例肺叶切除(25%)和11例亚肺叶切除(55%)患者术后接受化疗或放疗。
整个队列的5年生存率为64.6%(95%CI:62.3%—66.9%)。只有年龄、种族、组织学分级、放射治疗和糖尿病被认为是OS的独立危险因素。亚肺叶切除与OS无关(OR1.18,0.95-1.47,p=0.147)。Kaplan-Meier生存曲线模型对不匹配和倾向匹配的患者进行OS建模。在倾向性追踪分析中,肺叶切除组和亚肺叶切除组的OS概率相似(61.7%vs55.6%,p=0.561)。
竞争风险分析与疾病复发
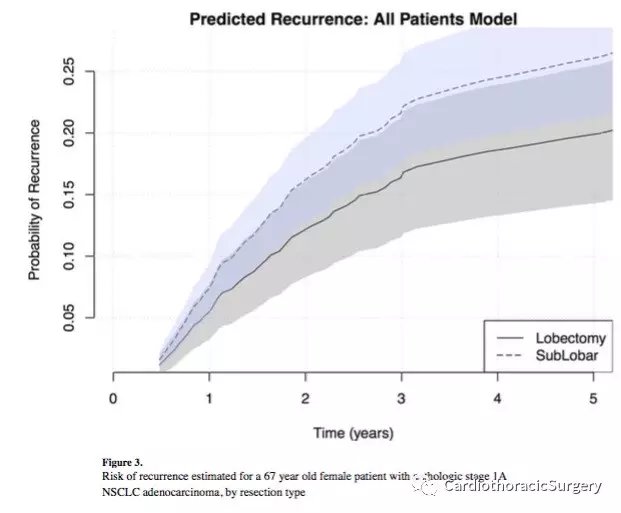
亚肺叶切除术与复发风险显著增加相关(1.39,1.04–1.87,p=0.026)。与肺叶切除术(21.0个月,12.1-24.7)相比,亚肺叶组的中位复发时间(17.7个月,IQR 8.6-29.1)更短。手术切除术后5年的累积预测复发率在图3中为理论患者所示。
讨论
1995年的LCSG试验是迄今为止唯一一项对T1N0非小细胞肺癌进行肺叶切除和亚肺叶切除的随机试验[1]。有批评质疑其是否适用于目前的做法。LCSG登记的肿瘤患者≤3cm。随后的小规模研究表明,肿瘤≤2cm的患者生存率更高。
我们假设两种手术类型的临床分期IA患者的生存率和复发率相似。与LCSG试验相似,我们观察到类似的OS,但是不同队列的复发率不同。倾向匹配分析显示,接受肺叶切除和亚肺叶切除的患者的OS概率相似(61.8%vs55.6%,p=0.561)。然而,当检查疾病复发时,我们的发现不能支持我们最初的假设。亚肺叶切除术与39%的复发风险相关(p=0.026)。
我们的发现与LCSG的结果不一致,对临床分期IA人群具有特定的适用性。LCSG建议对高危I期NSCLC患者保留亚肺叶切除术。定义“高风险”仍然是一个有争论的话题。术前1秒用力呼气量(FEV1)和肺一氧化碳扩散能力(DLCO)常与其他变量(即年龄、虚弱程度、伴随疾病)结合预测术后发病率和死亡率。美国外科医生学会肿瘤组(ACOSOG)进行了多个大型前瞻性试验,重点是暴露于各种治疗的“高危”NSCLC患者的预后。“高风险”的分类取决于预测的FEV1和DLCO≤50%。Puri等人。根据ACOSOG试验登记标准评估“高危”和“正常”患者的短期发病率和死亡率是否存在差异。回顾性分析ACOSOG试验z4032(cT1N0M0非小细胞肺癌采用或不采用近距离放疗的亚肺叶切除)和z4099(cT1N0M0非小细胞肺癌的亚肺叶切除与立体定向全身放射治疗)发现,没有严格遵循基于风险分类的治疗。大约60%的“高危”患者接受了肺叶切除术。在接受肺叶切除术的患者中,“高危”患者和“正常”患者的主要发病率和住院死亡率相同。在接受亚肺叶切除或肺叶切除术的患者中,ACOSOG“高危”状态与围手术期的主要发病率无关。Puri等人证明许多被认为“高危”的患者可以安全地接受肺叶切除术,并挑战了传统的基于术前肺功能检测的亚肺叶切除术的分配观念。根据术前风险,建议使用亚肺叶切除术可能过于简单。亚肺叶切除的治疗分配应更为细致。
对我们的次要结果(边缘状态、淋巴结切除数量和病理分期上调率)的检查提供了在常规实践中如何执行外科切除策略的见解。目前对于亚肺叶切除术中适当的手术边缘距离尚无指导方针。El-Sherif等人。对楔形切除术中的边缘状态进行了单机构研究。他们发现楔形切除术通常与小于1cm的边缘相关,并且这种距离与局部复发增加相关。Mohiuddin等人,对479例cT1AN0M0非小细胞肺癌患者进行了检查,观察不同边缘距离对局部复发风险的影响。作者证明随着边缘距离的增加,局部复发的风险降低(p=0.033),在15mm时获得最大效益。我们的研究没有获得边缘距离的数据。然而,我们发现在接受亚肺叶切除术的患者中,边缘阳性率几乎增加了两倍(6.8%vs2.5%,p=0.013)。相当数量的临床分期IA-NSCLC患者可能接受了不完全切除,这是局部区域疾病的主要危险因素。
我们还观察到肺叶切除术和亚肺叶切除术的淋巴结数目有显著差异(7vs1,p<0.001)。这表明接受亚肺叶切除术的患者没有得到足够的病理分期。先前的研究已经检查了淋巴结标本的切除类型及其与生存率的关系。Khullar等人,对临床分期为IA的NSCLC的行肺叶切除、楔形切除和肺段切除的NCDB患者进行了分析。他们发现取样的淋巴结有显著差异。将检查的淋巴结分为两组(0-3个淋巴结和>3个淋巴结),Khullar等人,观察到78.5%的肺叶切除术患者有3个以上的淋巴结,而楔形切除术患者只有23.6%,肺段切除术患者只有46%。Khullar等进一步比较通过按淋巴结数目(0-7vs8+)分层的切除类型的总生存率。即使两组都检查了足够数量的淋巴结,肺叶切除术仍然可以提高生存率。
这项研究有一些重要的局限性。首先是与回顾性研究相关的固有偏倚,特别是治疗分配偏倚。我们利用倾向匹配来调整这种治疗偏倚。我们的倾向匹配队列相对较小,只有325对匹配良好。但是,在亚肺叶切除的患者中,边缘阳性率较高。我们在生存分析中对此进行了调整,并从复发分析中排除了阳性边缘患者。除此之外,大部分的亚肺叶切除病人都接受楔形切除术。由于数据中肺段切除的样本量较小(n=48),我们没有单独分析这个过程。最后,我们的分析仅限于NCDB捕获的数据。NCDB不包括外科医生专业、患者功能状态或术前分期程序或成像的数据。我们无法提供关于手术入路的信息,因为这些数据只有在2010年之后才有。
这项研究也有几个优点值得注意。特别研究机制提供了完整的五年随访信息,使我们能够准确地描述OS和复发模式。由于NCDB占非小细胞肺癌新病例的近70%,我们的发现很可能代表了早期非小细胞肺癌的一般人群。此外,我们捕捉到了实际临床实践中的持续趋势,在选择切除策略时应予以考虑。LCSG试验要求所有患者在随机分组前进行彻底的术中纵隔淋巴结取样。我们的研究发现,接受亚肺叶切除术的病人经常没有接受足够的淋巴结切除。有一项正在进行的III期随机非劣效性试验(癌症和白血病B组140504),该试验检查了非小细胞肺癌患者肺叶切除和亚肺叶切除类型相关的疗效。该试验还将实施与LCSG相同的严格纳入标准,因此可能无法概括常规临床实践中发生的情况。在根据结果传播和实施实践变化时,这一点至关重要。本研究利用回顾性的、广泛的资料,发现对于IA期NSCLC,切除组的5年生存率相似,但亚肺叶切除术后复发的风险增加。
原文题目:Long-Term Results for Clinical Stage IA Lung Cancer- Comparing Lobectomy and Sublobar Resection

