先天性心脏病外科治疗中国专家共识:单心室生理矫治系列手术
点击:308次时间:2020-07-13 09:38:44
花中东,李守军代表国家心血管病专家委员会先天性心脏病专业委员会
中国医学科学院阜外医院 小儿外科中心(北京100037)
通信作者:
花中东 Email:richardhua@yahoo.com
李守军 Email:drlishoujun@yahoo.com
关键词:单心室;规范治疗;姑息手术;外科;专家共识
引用本文:花中东,李守军代表国家心血管病专家委员会先天性心脏病专业委员会. 先天性心脏病外科治疗中国专家共识(八):单心室生理矫治系列手术. 中国胸心血管外科临床杂志, 2020, 27. doi: 10.7507/1007-4848.202005074
正 文
功能性单心室包括一系列复杂先天性心脏畸形。由于其双心室矫治效果很差,姑息治疗是目前主要的治疗手段。功能性单心室的姑息治疗往往需要一系列手术。姑息手术的目的是逐渐实现体循环和肺循环的分隔,并减轻心脏的容量负荷。近年来外科技术和围术期水平的提高明显改善了手术的成功率,仍有很多尚未解决和亟待解决的问题。鉴于临床上对于功能性单心室的手术时机、手术方式、患者选择、风险评估以及并发症的预防处理方面仍存在争议,本文将结合中国国内情况,回顾文献,开展讨论,制定中国专家共识,以进一步规范功能性单心室的外科治疗。
1 方法与证据
共识采用的推荐级别为:Ⅰ类:已证实和/或一致公认有效,专家组有统一认识;Ⅱa 类:有关证据/观点倾向于有用或有效,应用这些操作或治疗是合理的,专家组有小争议;Ⅱb 类:有关证据/观点尚不能被充分证明有用或有效,但可以考虑使用,专家组有一定争议;Ⅲ类:已证实和/或公认无用或无效,不推荐使用。
共识采用的证据水平为:A:数据来源于多中心随机对照试验或 Meta 分析或大型注册数据库;B:数据来源于单个随机对照试验或非随机研究;C:数据仅来源于专家共识或病例报告。
2 单心室概述
2.1 单心室/功能性单心室定义
单心室是指一个心腔完全接受来自三尖瓣和二尖瓣或共同房室瓣的血流;或者整个房室连接仅与一个心室腔相连。Van Praagh 分类法可分为 4 型:A 型:单纯左室发育,无右室窦部;B 型:单纯右室发育,无左室窦部;C 型:室间隔未发育或仅有残余室间隔组织,又称双室型;D 型:左右室窦部及室间隔均未发育,又称不定型类型。
Anderson 将单心室分为三型:左心室型、右心室型和不确定型。
功能性单心室是指不适宜接受双心室解剖矫治而最终只能做生理矫治的单心室类一系列先天性心脏畸形。其包括:一组房室连接缺失,如二尖瓣闭锁和三尖瓣闭锁;房室连接双入口,如左室双入口和右室双入口;一组共同房室瓣和仅有一个发育良好的心室,如共同房室瓣的房室间隔缺损伴一侧心室发育不良;内脏异位综合征合并一个心室发育不良;还有少量其它类型的单心室[1]。
2.2 单心室的病理生理
单心室患者的体循环与肺循环的血液在心腔水平混合,导致出现紫绀。体循环及肺循环通路有无梗阻及患者自身肺部血管床阻力高低、合并心内外畸形等因素共同决定了进入肺血管床的血流量。可表现为肺血少、肺血多或肺血平衡 3 种生理状态。
肺血多的患者出生后随着肺循环阻力的逐渐下降,可能会发生充血性心力衰竭,并慢慢演变成肺动脉高压。
肺血平衡的患者肺循环适当程度的梗阻,导致体肺循环的血流接近平衡状态,这种患者的心脏负荷自身平衡到最小,可能长期生存。
肺血少的患者多合并肺循环流出道的梗阻,导致肺血流减少,出现严重紫绀。
3 单心室临床表现及诊断
3.1 单心室临床表现
单心室患者的临床表现多种多样,其特征性表现主要取决于患者体循环与肺循环的血液在心腔混合程度及肺动脉有无狭窄。
3.2 诊断方法
3.2.1 心电图
心电图往往无特异性表现。
3.2.2 胸部 X 线片
胸部 X 线片可以观察到肺血情况和心脏大小,对肺循环流出道梗阻情况可进行大致判断。
3.2.3 心脏超声检查
心脏超声检查可以判断功能性单心室类型,明确是否合并肺动脉狭窄或者闭锁,有无主动脉下心室流出道梗阻、有无升主动脉和主动脉弓的发育不良、有无主动脉缩窄、动脉导管的大小、大动脉之间的位置关系,是否存在肺静脉异位引流并明确其类型,房室瓣开口和反流情况,以及评价心室功能(ⅠA)。
3.2.4 心导管和造影检查
新生儿和小婴儿一般无须进行心导管检查来评估肺血流和肺动脉压力。在儿童期或成人期完成 Fontan 手术前,应行心导管检查,从而对肺动脉压力、阻力进行评估,并明确肺动脉发育情况。其它推荐心导管检查的情况:经皮血氧饱和度过高或者过低(<75% 或者>85%),超过轻中度房室瓣反流,术前超声评估心功能下降,潜在肺静脉梗阻,体循环流出道梗阻,主动脉弓缩窄,存在主要体肺侧枝,合并肺静脉异位引流,Glenn 术后体表静脉侧枝血管开放等(Ⅱa B)。
3.2.5 心脏超高速螺旋 CT
心脏超高速螺旋 CT 可对心脏尤其血管(包括侧枝循环)的解剖进行诊断,对多期手术前胸内粘连情况进行评价(Ⅱb B)。
3.2.6 磁共振检查
磁共振检查可对心脏尤其血管(包括侧枝循环)的解剖进行精确的诊断,同时还能观察房室瓣反流的程度以及评估心脏功能和计算肺血管阻力[2](Ⅱb B)。
4 单心室的外科治疗
4.1 治疗原则
未经治疗的功能性单心室,其自然病史差,故功能性单心室的诊断就是手术的适应证。目前对于单心室的外科治疗主要有 3 种选择(图1)。
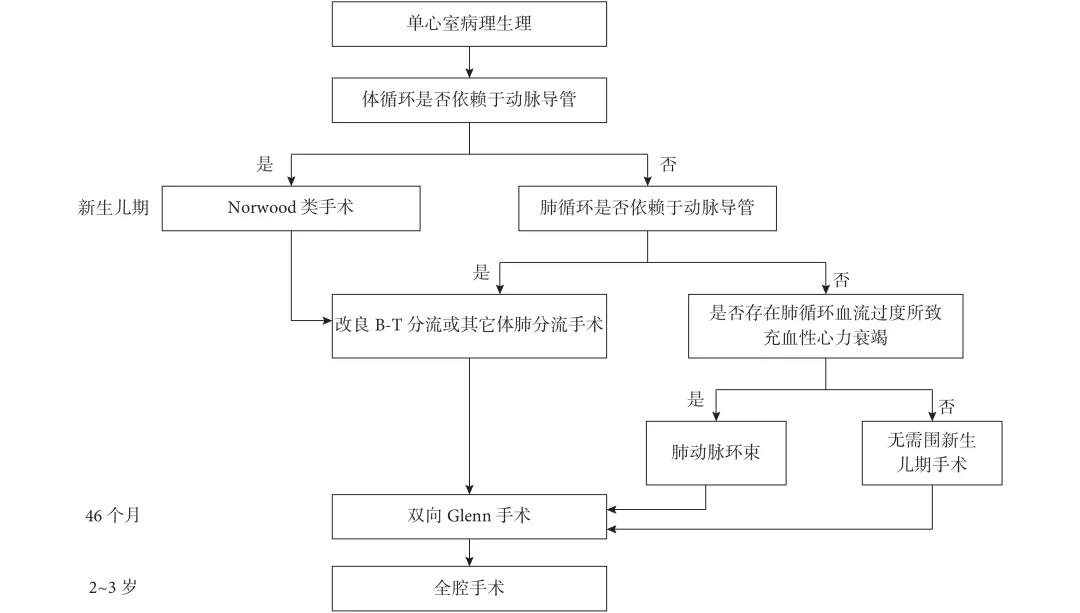
图1 单心室的外科治疗选择
解剖矫治:在一少部分 C 型单心室的患者,可以尝试采用心室分隔术。但其手术死亡率高,远期结果欠满意[3-4](Ⅱb B)。
生理矫治:即 Fontan 类系列手术,可减轻或消除紫绀,达到体循环和肺循环的相对平衡,减轻单心室过度的容量和压力负荷,提高患者的生活质量(ⅠA)。
心脏移植:对于部分右室型单心室(例如左心发育不全综合征),由于生理矫治的历程长,手术死亡率高,远期结果差,可以直接采用心脏移植手术,但由于供体的来源问题,应用并不广泛[5](Ⅱb B)。
4.1.1 一期姑息手术适应证及策略制定
功能性单心室的患者可能合并各种心内畸形,为了最终实现生理矫治,应该在新生儿期就制定完整的手术策略。总体原则是保持体循环和肺循环平衡,既要保护肺血管床,防止过度充血和肺动脉高压,又要保证肺血管的发育,防止严重低氧血症,使患儿顺利存活下来,并最终完成生理矫治。
对于肺循环血流无限制的患者,应在 2~3 个月内施行肺动脉环束手术,保护肺血管床,避免发展成肺动脉高压[6-8]。
如果肺动脉压力下降满意,在 6 个月龄后施行双向腔静脉-肺动脉吻合术(bidirectional cavo-pulmonary anastomosis),又称双向 Glenn 手术。在 2~3 岁后施行全腔手术。如果压力下降欠满意,可以考虑再次环束手术,或随诊口服靶向降肺动脉压药物治疗,等待压力进一步下降,直到可以施行 Glenn 手术(Ⅱa A)。
肺血有严重受限且呈进行性发展的患者,往往紫绀严重,应当尽早施行体-肺分流手术,增加肺循环血流,促进肺血管发育。在 6 个月龄后评估肺血管的阻力和肺动脉的发育情况,确定能否施行双向 Glenn 手术[9-10](Ⅱa A)。
肺血有适当程度的受限又不伴有严重紫绀的患者可以观察到 6 个月龄,施行双向 Glenn 手术[11](Ⅱa B)。
Glenn 手术是单心室系列姑息手术的重要组成部分,Glenn 手术的危险因素包括肺动脉阻力>4 Wood·U 和/或先前的体-肺分流手术导致的肺动脉扭曲,同时合并肺静脉与心脏的异位连接[12-13],术前伴有中到重度的房室瓣反流、手术年龄在 4 个月以下、先前姑息手术后过长的住院时间等[14-15]。合并有严重的体循环梗阻(如左心发育不良综合征等)者,应当在新生儿期采用 Norwood 类手术进行姑息治疗,以后再进行第二期的 Glenn 手术和第三期的全腔手术(Ⅱb B)。
合并有完全肺静脉异位引流的患者,应该在新生儿期完成肺静脉引流的矫治,同时根据肺血流情况施行其它相应的手术[16-18](Ⅱb B)。
4.1.2 二期姑息手术适应证及策略制定
早期提出的 Fontan 手术的 10 个条件[19-20]被认为是 Fontan 手术的最佳适应证,随着人们对单心室循环认识的深入以及围手术期技术的发展,目前 Fontan 手术的适应证已经有了较大的拓展。但肺血管高阻力、肺静脉异位引流、显著房室瓣反流、心室功能显著受损仍然是影响 Fontan 手术效果的重要因素。
4.2 单心室生理矫治系列手术
由于单心室生理矫治系列手术可能包括很多姑息手术,如体肺分流术、肺动脉环束术、DKS 手术、Glenn 手术以及全腔手术等,此处仅介绍最为重要的两个手术:Glenn 手术以及全腔手术。
4.2.1 双向 Glenn 手术
双向 Glenn 手术一般是作为单心室系列姑息手术的一个过渡手术。其目的是改善患者的紫绀和减轻心脏容量负荷,降低将来全腔肺动脉连接(total cavopulmonary connection,TCPC)手术的风险。由于 Glenn 手术要求患者有较低的肺血管阻力,所以一般建议在 3~6 个月龄后施行,除特殊情况外不建议 2~3 个月龄前手术。Glenn 手术对肺动脉的发育程度要求,建议 McGoon 比值>1.5(有双侧肺动脉的患者)。对于大龄才来就诊并具有 TCPC 手术条件的患者,如果存在全腔手术的危险因素,例如平均肺动脉压>15 mm Hg,心室功能处于临界状态,需要同期处理的畸形如房室瓣反流、肺动脉局限狭窄、肺静脉异位引流等,也建议一期行双向 Glenn 手术[21](Ⅱb B)。
双向 Glenn 手术虽然一般被认为是过渡手术,但对于有些存在多个危险因素的高危的心室患者来讲,也可能成为最终的姑息手术。
4.2.1.1 双向 Glenn 手术合并额外肺血流的处理
这里所说的额外血流是指肺动脉来自心室的前向血流、动脉导管或者体肺侧枝。在双向 Glenn 手术时对额外血流的总体处理原则是在不明显增加肺血管阻力的前提下,尽量去除来自动脉导管和体肺侧枝的血流,适当控制性保留来自心室或动脉导管的血流。如果同时合并来自心室的前向血流和动脉导管,则建议结扎动脉导管,适当控制保留心室到肺动脉的前向血流。保留前向血流的作用是补充患儿因年龄增长引起的上腔血流比例下降且可能通过其提供肝因子以减少肺动静脉瘘的形成。合并体肺侧枝时,应根据体肺侧枝的具体情况选择处理方式。小的体肺侧枝一般不用处理,体肺侧枝开口直径大于 1.5~2.0 mm,根据体表面积计算有血流动力学意义时建议封堵。如果患者血氧饱和度较高,可在 Glenn 术前封堵,氧饱和度较低的可术后封堵[22-23](Ⅱb B)。
4.2.1.2 双向 Glenn 手术时奇静脉的处理
目前国际上大多中心在双向 Glenn 手术时结扎奇静脉。结扎奇静脉的优点是防止上腔静脉血经过奇静脉流向下腔静脉,导致患者的血氧饱和度降低。其缺点是上腔静脉血只能流入肺动脉,在肺血管阻力较高的患者,失去了缓冲通道。对于能够按计划完成全腔手术的患者,是否结扎奇静脉可能并不很重要。
4.2.1.3 双向 Glenn 手术的同期手术
一般认为,双向 Glenn 手术,属于风险程度易于预测的手术,患者一般容易适应术后的血流动力学变化。延长额外的手术时间,对于大多患者预后影响不大。所以建议同期处理合并畸形,例如左室流出道梗阻、轻中度以上的瓣膜反流、肺静脉异位引流等。
4.2.1.4 双向 Glenn 手术是否应用体外循环
大多数双向 Glenn 手术患者可以在非体外循环下进行,但一般要建立上腔静脉到右心房的旁路,防止静脉压过高的情况。如果术中出现血氧饱和度过低,静脉心房旁路建立以后,阻断腔静脉时,静脉压超过 30 mm Hg,频发或者持续心律失常,血流动力学不稳定,需要同时处理其它畸形,则应该选择在体外循环下进行。
4.2.1.5 双向 Glenn 手术存在双侧上腔静脉的情况
双向 Glenn 手术一般无需建立腔静脉-右心房旁路,但要注意必须进行双侧的上腔静脉-肺动脉吻合,不能只做一侧。一般采用 6-0 或 7-0 聚丙烯缝线(如普理灵 Everpoint 缝线)进行吻合。对于一侧上腔静脉细小并且双侧腔静脉有交通的情况,可单纯结扎,但不要忽略不处理。
4.2.2 Fontan 类手术
Fontan 类手术一般是单心室系列生理矫治手术的最终手术。delLeval 提出并采用了 TCPC 手术[30],目前得广泛应用,替代了经典的 Fontan 手术。手术目的是把下腔静脉的血通过管道或隧道导入到肺动脉。
4.2.2.1 TCPC 手术
TCPC 手术经过各种摸索和改良以后,目前经常应用的包括以下 4 种[24-29]。
(1)心房侧通道 TCPC 手术。侧通道手术采用心包片或涤纶片或人工血管片作为心房内板障,与心房游离壁一起构成心房外侧通道,引导下腔静脉进入肺动脉。
(2)心外管道的 TCPC 手术。文献[31-33]报道了采用心外管道行 TCPC 手术,取得了良好的效果,是目前最常用的术式。
(3)心房内管道的 TCPC 手术[21]。该术式是在第一阶段先进行上腔静脉与右肺动脉吻合;第二阶段采用 Gore-Tex 人造血管作为心房内管道,引导血流从下腔静脉经人造血管进入肺动脉。一般会让心内管道从共同心房内穿出,并在离开心房后单独吻合到肺动脉的合适位置上;在管道穿出心房的部位,将心房组织绕其缝合一圈;也可以采用把管道吻合到心房顶,再把心房与肺动脉做吻合的方法。一般采用 5-0 或 6-0 聚丙烯缝线(如普理灵 Everpoint 缝线)进行吻合。该术式一般应用在心尖和下腔静脉位于同侧的病例,避免了心尖对管道的压迫。手术中需注意管道尺寸不宜过大,以免对肺静脉回流形成阻挡[34]。
(4)直接下拉的 TCPC 手术。有些中心对一些肺动脉发育良好且离下腔静脉距离较近的病例,采用把充分松解的肺动脉下拉与下腔静脉直接吻合,取得了良好效果。其优点在于保持了腔静脉-肺动脉连接的生长潜能,但有造成肺动脉的变形和潜在狭窄可能[6, 34]。
以上方法中,心外管道 TCPC 是目前国际上普遍接受的改良 Fontan 手术,相对其它种类的 Fontan 手术,能耗更小,早期和晚期的生存率更高,心律失常发生率、血栓形成、卒中、肠道蛋白丢失等其它并发症的发生率亦属最低[35]。
4.2.2.2 全腔手术中的一些特殊问题
(1)是否应用体外循环。目前世界范围内大部分中心均采用在体外循环下完成全腔手术。但也有一些医院采用非体外循环下完成 TCPC 手术[36],虽然避免了体外循环的并发症,减少术后的渗出,但由于可能导致的吻合口狭窄,以及在双向 Glenn 吻合口附近使用侧壁钳可能对脑部血液回流产生不良影响,目前没有被广泛接受(Ⅱb C)。
(2)是否需要心脏停跳。在全腔手术中,如果不需要处理心内畸形,一般不需要心脏停跳。但也有部分中心主张心脏停跳下手术,缝闭肺动脉瓣,防止远期血栓形成。但这一方法的效果如何,尚未得到数据支持。
(3)是否常规开窗。目前有多个研究对是否应该在全腔手术中常规开窗得出的结果似乎均支持可以不用开窗。但对于存在肺血管阻力高、房室瓣反流等高危患者,开窗操作无疑会有利于体静脉血回流入左心,保证体循环心室的有效心排量,可以在适当牺牲血氧饱和度的条件下维持血流动力学的稳定。可以参考的开窗大小标准是:3 岁以下开窗直径 3~4 mm,3 岁以上开窗直径 4 mm,无矛盾性栓塞迹象可等待自行闭合,对于长期存在的开窗并不建议积极介入封堵(Ⅱb B)。
(4)TCPC 手术时的管道选择。应根据患者的年龄和腔静脉的尺寸,一般可选择直径为 16~22 mm 的 Gore-Tex 血管。也有一些医生选择更小尺寸的管道,也在近期取得了较好的效果,但远期结果尚不确定(Ⅱb B)。
(5)应该慎重选择 TCPC 手术的患者。近年来,全腔手术的适应证越来越宽,但有一些患者施行全腔手术的风险仍然很大。应该谨慎考虑适应证的病例包括:双向 Glenn 术后外周静脉广泛开放,肺动脉平均压力>18 mm Hg,肺动脉阻力>4 Wood·U,射血分数(EF)<35%(Ⅱb C)。
(6)何时 TCPC 需要拆除(takedown)。对于 TCPC 术后不能停机,循环不能维持的患者,排除其它因素后,不能适应 TCPC 的血流动力学特征,要及时拆除全腔管道,做成双向 Glenn 手术的状态或者恢复原先的病理状态。对于 TCPC 术后远期出现不可纠正的蛋白丢失性肠病等情况,拆除 TCPC 可能会缓解病情,暂时延长患者生命,等待心脏移植(Ⅱb C)。
4.2.2.3 影响 TCPC 手术结果的因素和相关决策选择
4.2.2.3.1 肺静脉异位引流
单心室合并心外型肺静脉异位引流或有梗阻的心内型肺静脉异位引流的患者,应该充分重视并尽早救治,防止因此导致的肺循环阻力的升高和肺血管不可逆的改变,最佳手术时机应该在新生儿期进行[12]。对于迟来就诊的单心室患者,如果合并了肺静脉异位引流,往往已经产生了难以下降的肺血管阻力,应该非常慎重地采用生理性矫治。
4.2.2.3.2 房室瓣反流
(1)对于轻度的房室瓣反流,可以暂时不用处理。按照预定时间和计划完成 Glenn 手术和 TCPC 手术(Ⅱb B)。(2)合并中度及中度以上房室瓣反流的病例,建议在进行 Glenn 手术之前或 Glenn 手术同期修复。如果在 Glenn 手术以后出现的中度以上房室瓣反流,最好在 TCPC 手术之前将反流修复到少量以下的程度(Ⅱb B)。(3)对于重度房室瓣反流,如果修复效果欠佳,术后再发反流或成形失败的可再次行房室瓣成形或者换瓣手术。瓣膜置换时机应该选择在患者心脏功能尚可的时候进行,左室 EF 值下降至 35% 以下的患者行成形、换瓣都要慎重(Ⅱb C)。(4)瓣膜成形要在心室功能受损之前进行,成形技术要综合瓣环环缩、瓣裂缝合等技术(Ⅱb B)。(5)合并内脏异位综合征的患者瓣膜处理要更加积极(Ⅱb C)。(6)肺动脉环缩或者 DKS 手术同期不建议行瓣膜成形术(Ⅱb C)。(7)对于符合 TCPC 条件的患者,建议在瓣膜成形 6 个月后再行 TCPC(Ⅱb B)。
4.2.2.3.3 就诊年龄
就诊年龄往往会影响单心室生理矫治的手术决策和手术结果。对于在新生儿期就来就诊的单心室患者,如果按照手术决策和计划进行,往往最终可以完成单心室的生理矫治。对于肺动脉发育好、肺循环阻力适宜、心脏功能没有问题的迟来大龄患者,可以考虑一期施行全腔手术。但迟来就诊的患者,往往合并了肺动脉压力过高或者肺动脉发育不良,或者房室瓣的重度反流、心室功能受损等等问题,应根据畸形情况和年龄,决定相应的手术方式(Glenn 手术,分流手术等)[37]。
对于大于 3 个月龄的重度肺动脉高压的单心室患者,往往错过了系列生理矫治手术的最佳时期,应该慎重考虑手术(Ⅱb C)。
4.2.2.3.4 内脏异位综合征
内脏异位综合征是 Fontan 手术结果不良的危险因素[36]。内脏异位综合征往往合并心脏位置异常、体静脉引流异常、肺静脉引流异常等,这些都会给全腔手术带来不确定因素,增加手术风险。但这类患者的双心室解剖矫治同样结果不佳,生理矫治是大部分患者的最终手术,需要制定切实可行的合理的手术计划,顺序完成 Fontan 系列手术[38]。
4.2.2.3.5 肺动脉高压
如果单心室的患者肺循环流出道没有梗阻,这类患者就会面临逐渐加重的肺动脉高压,如果不加控制,就会失去 Fontan 手术的机会。对于这类患者,建议在新生儿期后即施行肺动脉的环束手术(新生儿期肺阻力尚未下降,可以在 2 个月左右施行),控制肺循环血流量,降低肺动脉压,保护肺血管床。应该注意的是肺动脉环束手术前提条件是要保证肺静脉在静脉水平和房水平回流通畅,如果合并梗阻因素,应该在体外循环下同期纠正梗阻(Ⅱb C)。
4.2.2.4 术后并发症预防及处理
单心室系列生理矫治术包括了多种手术,术后可能出现多种并发症。
4.2.2.4.1 B-T 分流术可能出现的并发症
包括管道血栓栓塞、分流不足或过度分流、Gore-Tex 管道渗漏或血肿、分流管道扭曲导致肺动脉扭曲、狭窄等。处理方法可以根据各中心的具体情况采用介入导管溶栓、支架或球囊扩张、再次手术更换管道等方法。为防止血栓形成,建议术后给予 3~5 mg/(kg·d)阿司匹林口服抗凝(Ⅰ B)。
4.2.2.4.2 肺动脉环束术可能的并发症
包括早期心功能不全、远期心室肥厚、术后低氧血症、肺动脉扭曲、束带异位阻塞左右肺动脉开口(多为右侧)。处理方法是再次调整环束的松紧程度或位置以及环束带的宽窄和材料。
4.2.2.4.3 双向 Glenn 手术常出现的并发症
(1)上腔静脉综合征:如果出现上腔静脉压异常增高的情况,应行多普勒超声检查除外吻合口梗阻、狭窄或肺动脉扭曲。抬高头部及躯体上部体位,必要时重新吻合。如果是肺血管阻力因素引起,应使用降低肺动脉压的药物治疗。(2)胸腔心包积液、乳糜胸:胸腔心包积液、乳糜胸是 Glenn 术后比较常见并发症,可以给予靶血管药物降肺动脉压力,提高胶体渗透压,避免容量过负荷、低脂饮食或全胃肠外营养等措施治疗。(3)为防止上腔静脉血栓形成,应尽早应用阿司匹林抗凝,尤其是双侧双向 Glenn 患者,建议 3~5 mg/(kg·d)阿司匹林口服抗凝(Ⅰ B)。
4.2.2.4.4 TCPC 手术常见并发症
TCPC 手术常见并发症包括低心排血量、胸腔积液、乳糜胸、血栓形成、心律失常、蛋白丢失性肠病。TCPC 术后低心排血量是比较常见的情况,出现低心排血量应首先排除吻合口狭窄、肺动脉扭曲等外科因素。其它因素包括肺阻力过高、有效容量不足、心功能受损、体循环阻力过低等。可以选择的处理手段包括没有开窗的加做开窗、给予正性肌力药物,降低肺血管阻力,补充足够容量,调整患者为 V 型体位,应用增加血管张力的药物等。如果是患者无法适应 Fontan 循环,必要时恢复原来的病理状态。术后应用降肺动脉压靶向药物可以减少引流,缩短住院时间。TCPC 患者术后应尽早开始抗凝,术后 24~48 h 内阿司匹林与肝素重叠应用,而后口服阿司匹林抗凝[3~5 mg/(kg·d)]。也有部分中心采用非常积极的抗凝策略,采用华法林抗凝,早期采用华法林和肝素重叠,而后用华法林终身抗凝,并将国际标准化比值(INR)调整到 2.0~2.5 左右(Ⅰ B)。
4.3 手术结果
双向 Glenn 手术的死亡率一般<5%,在有些中心,如果适应证选择合适,成功率更高。TCPC 手术的死亡率在 10% 以下,在国际上一些先进的中心,心外管道 TCPC 死亡率以达 1% 左右[38]。心外管道 TCPC 手术的 10 年生存率已经达到 90% 以上。进行 TCPC 手术的年龄越小,对手术后远期心功能的保护就越有利;但另一方面,其手术后胸腔积液持续的时间和住院时间就越长[39]。
虽然随着外科治疗的进步,单心室生理矫正的各种术式的手术死亡率和生存率均得到显著改善。但在复杂先天性心脏病的处理中,尤其是对于一些可能获得双心室矫正的畸形而言,单心室的生理矫正手术仍需谨慎使用[40]。此外,由于单心室畸形的生理矫正手术多数需分期实施,需要加强对患者和家属的教育和沟通,避免在手术等待期出现意外或耽误手术时机。单心室患者术后需要更多的社会和医疗资源的照顾,包括就业、学习、生育等,唯有如此才能切实提高单心室外科手术的最终疗效。
利益冲突:无。
参考文献略。
主笔专家:花中东(中国医学科学院阜外医院)
审稿专家:张近宝(中国人民解放军西部战区总医院)、张浩(上海交通大学医学院附属上海儿童医学中心)
临床问题提出专家及讨论专家:安琪(四川大学华西医院)、曹华(福建省妇幼保健院)、岑坚正(广东省人民医院)、陈寄梅(广东省人民医院)、陈良万(福建医科大学附属协和医院)、陈瑞(青岛市妇女儿童医院)、陈欣欣(广州市妇女儿童医疗中心)、崔虎军(广东省人民医院)、丁以群(深圳市儿童医院)、董念国(华中科技大学同济医学院附属协和医院)、赁可(四川大学华西医院)、杜心灵(华中科技大学同济医学院附属协和医院)、范太兵(华中阜外医院)、顾海涛(江苏省人民医院)、花中东(中国医学科学院阜外医院)、黄鹏(湖南省儿童医院)、贾兵(复旦大学附属儿科医院)、李建华(浙江大学医学院附属儿童医院)、李守军(中国医学科学院阜外医院)、李晓峰(首都医科大学附属北京儿童医院)、李炘 (苏州大学附属儿童医院)、罗毅(首都儿科研究所附属儿童医院)、明腾(江西省儿童医院)、莫绪明(南京医科大学附属儿童医院)、彭帮田(华中阜外医院)、孙国成(空军军医大学西京医院)、王辉山(中国人民解放军北部战区总医院)、吴忠仕(中南大学湘雅二医院)、闫军(中国医学科学院阜外医院)、杨克明(中国医学科学院阜外医院)、杨一峰(中南大学湘雅二医院)、张本青(中国医学科学院阜外医院)、张海波(上海交通大学医学院附属上海儿童医学中心)、张浩(上海交通大学医学院附属上海儿童医学中心)、张辉(首都儿科研究所附属儿童医院)、张近宝(中国人民解放军西部战区总医院)、张泽伟(浙江大学医学院附属儿童医院)、郑景浩(上海交通大学医学院附属上海儿童医学中心)、祝忠群(上海交通大学医学院附属上海儿童医学中心)、周诚(华中科技大学同济医学院附属协和医院)

